病毒生物技术
在当今的生物医药领域,病毒已不再只是“疾病的代名词”,而是演变为现代生物技术中不可或缺的强大工具。过去,病毒常常让人谈之色变,如今科学家却像驯服野马般,逐步将病毒的“野性”加以改造,使其为人类健康提供服务。病毒可以被“驯化”为精准运输基因与药物的载体,用于疾病治疗、药物生产和疫苗开发。近年来,尤其是在中国,病毒生物技术领域进步飞速:新冠疫苗的快速上市、基因治疗方法的突破以及各种创新型疫苗技术的落地,都生动展现了病毒应用的巨大潜能与前景。
病毒生物技术是一门高度交叉的学科,融合了基因组学、蛋白质组学、病毒学、免疫学及生物信息学等多领域知识。在这一新兴的研究前沿,科学家们的目标并不是单纯“消灭病毒”,而是深入理解病毒的本质和工作机制,将其缺点转化为优点。可以说,这是一门把“敌人”变成“朋友”的科学艺术。通过人工设计和基因改造,病毒能够变身为治疗癌症、遗传病,甚至罕见病的“生物纳米机器人”,成为医学和生物科技创新的平台与引擎。
病毒生物技术的核心理念是“变废为宝”——将原本致病的病毒彻底改造为有益的生物工具,实现从健康威胁到医学先锋的重大转变。这不仅是科学发现的胜利,同时也彰显了人类运用自然、重新诠释生命系统的智慧。随着分子生物学及人工智能辅助设计等技术的进步,病毒生物技术的下一个十年将可能迎来更多革命性突破。
病毒的结构与工作原理
病毒的构造特点
病毒的结构极为“经济而精致”,常被比喻为高度模块化的“生物快递包裹”。核心部分是其遗传物质,可为DNA或RNA,存在单链/双链、正义链/反义链等多种类型,外部则包裹着蛋白质构成的外壳(衣壳)。部分病毒还具备一层由脂质组成的包膜,可有效“伪装”自身,有利于病毒隐匿于免疫系统,提升感染效率。
下方比较几种常见病毒的结构组成:
这种简化而精巧的结构直接赋予病毒极强的“资源利用率”。以正义链RNA病毒为例,其可以直接作为mRNA翻译蛋白质,反应效率极高;而反义链RNA病毒则需合成互补链后再发挥功能,其机制更加复杂。部分病毒甚至能在一段基因序列上实现多个蛋白编码(如通过不同的起始密码子或剪接方式),大幅提升遗传信息利用效率,为生物工程改造提供了优良范本。
病毒基因组多为“迷你化设计”,基因功能高度专一且区域界定明确,这不仅简化了改造流程,还降低了生物工程的不可控风险。与哺乳动物复杂基因组相比,病毒为基因编辑、载体设计、功能验证等环节提供了更加“清晰、可控”的实验底盘。
病毒的寄生特性与应用价值
病毒自身缺乏独立生存和繁殖能力,必须依赖活细胞内的合成与代谢系统,才能完成自我复制。乍看是一种“生存劣势”,但恰恰为其在生物技术中的应用创造了独特优势——病毒极擅长“劫持”宿主细胞的分子机器,将细胞转变为自己的“生产工厂”。
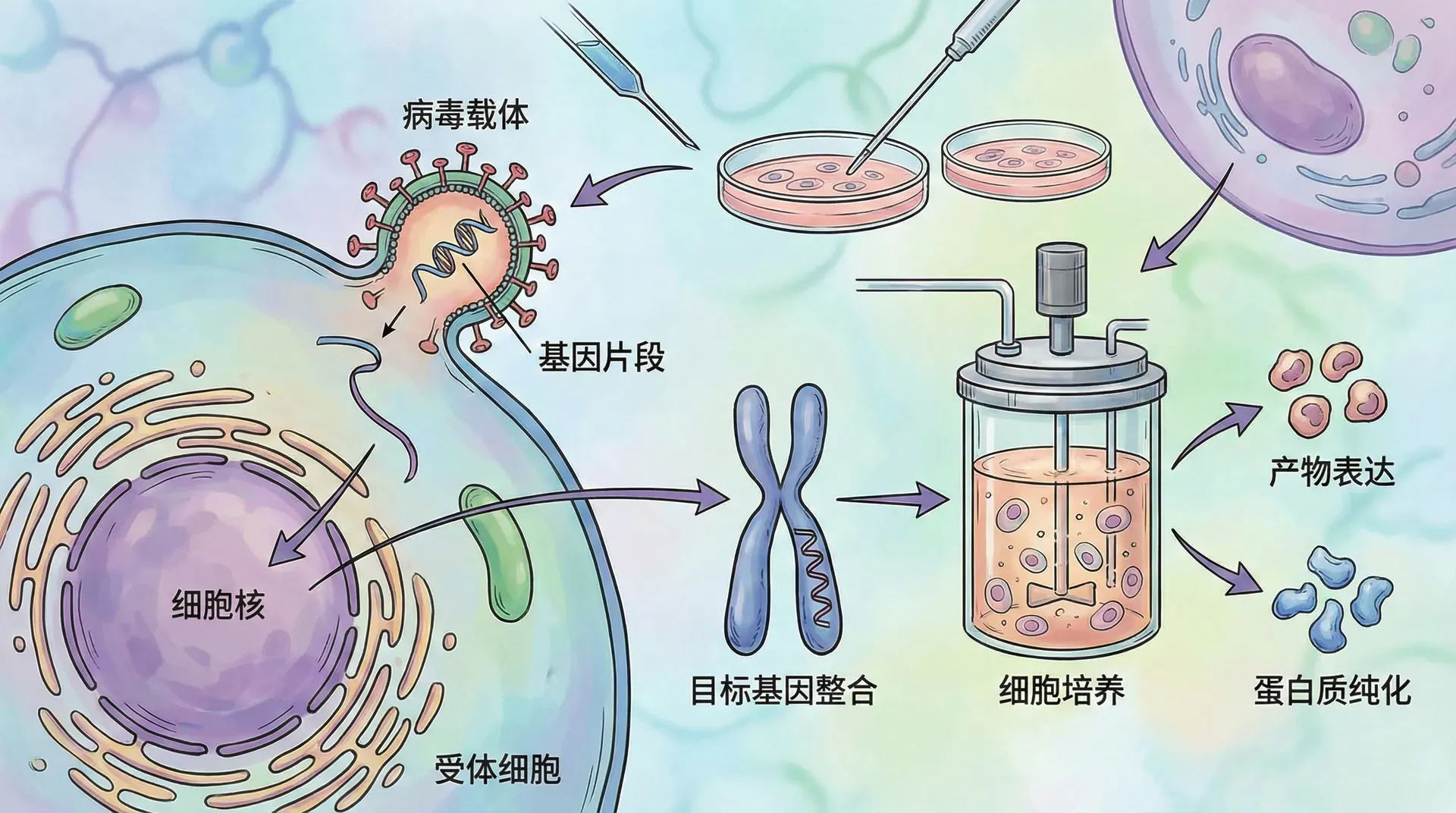
科学家正是利用病毒的这一高度组织化与寄生属性,开发了多种递送与表达系统,广泛应用于重组蛋白生产、疾病治疗和精准药物递送等前沿领域。例如:
- 腺病毒载体可高效递送基因,已在基因治疗和疫苗开发领域实现临床突破;
- 慢病毒载体因其可稳定整合外源基因,常用于持久表达、干细胞治疗等场景;
- AAV病毒(腺相关病毒) 具备低致病性和高度安全性,被广泛用于罕见病、眼科等基因治疗项目。
以中国科学院为代表的国内科研团队,已成功构建出多种基于病毒的载体系统,不仅推动基因治疗、肿瘤免疫、疫苗等方向的工程应用,还在多项国际临床研究中展现出优越的安全性和成效,使我国病毒生物技术整体实力跃升至国际前沿,实现了“科技造福健康”的积极目标。
病毒在疫苗开发中的应用
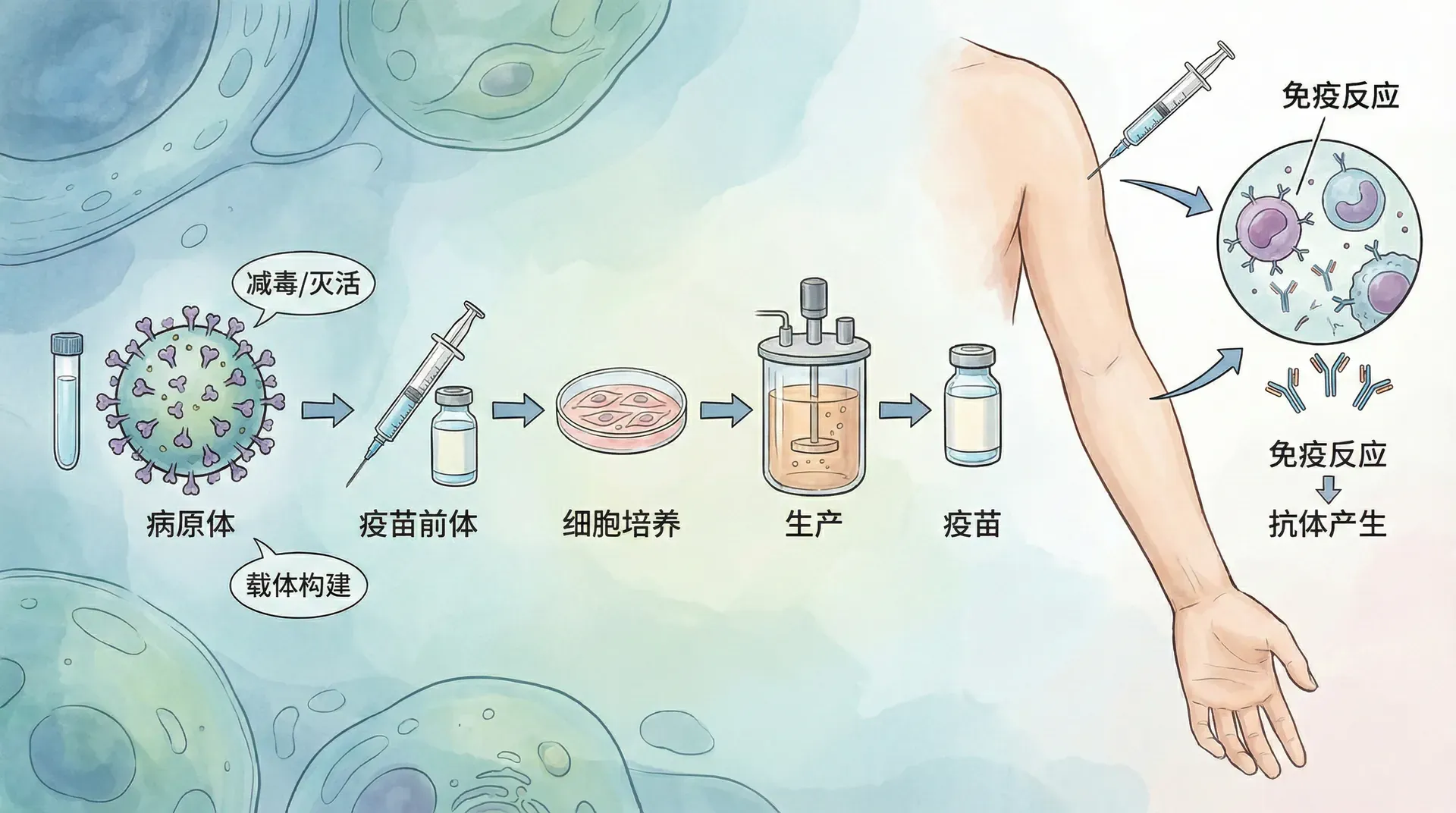
传统疫苗策略的革新
疫苗开发无疑是病毒生物技术应用最广泛、最成熟的领域之一。传统疫苗类型有减毒活疫苗、灭活疫苗和亚单位疫苗等,而新一代的病毒生物技术极大丰富了疫苗设计的“武器库”。如今,科研人员不仅能够制造出传统疫苗,还能研发腺病毒载体疫苗、mRNA疫苗,甚至重组蛋白疫苗。
在新冠疫情中,中国疾控相关企业和研究机构迅速研发出多种类型的疫苗。科兴、国药的灭活疫苗依靠病毒培养与灭活技术,大批量生产;康希诺的腺病毒载体疫苗将新型冠状病毒抗原基因装载入腺病毒体内,有效激发人体免疫反应;复星/辉瑞合作推出的mRNA疫苗则实现了基因信息的“直接传递”。这三类国产及合资创新疫苗共同为全民抗疫提供了强力保障。
此外,新一代疫苗技术也更加注重疫苗的安全性、可拓展性和跨种属的适用范围。例如纳米颗粒疫苗和DNA疫苗的开发正在持续推进,为针对多种复杂病原体的免疫防护提供新可能。
表位疫苗的精准设计
“表位”是抗原分子表面能被抗体识别的关键功能区,类似于房门的钥匙孔。表位疫苗技术的出现,使得疫苗研发步入了精确靶向、微创激活的新阶段。科学家通过生物信息学和结构生物学分析,精准确定和合成出能激活有效免疫反应的表位,只需利用病毒分子的部分关键片段即可实现高效免疫,极大提升疫苗的安全性。
当前,复旦大学、清华大学等的研究团队在流感、艾滋病等疾病的表位精准设计上已取得重要突破。例如复旦团队基于抗体-抗原互作信息开发的“广谱通用流感疫苗”候选产品,已进入临床试验阶段,有望解决传统疫苗难以应对病毒快速变异的难题。
此外,表位疫苗设计也推动了新型佐剂以及疫苗递送系统的创新,提高了免疫反应的持续性和广谱性,为应对未来未知病毒流行提供了新的科学储备和技术手段。
病毒载体技术与基因治疗
基因递送的“生物快递员”
在基因治疗领域,病毒载体技术已成为现代生物技术的重要基石之一。科学家们常将病毒比喻为“生物快递员”,巧妙利用病毒对特定细胞的侵染能力,将修饰后的治疗性基因或调控元件精准递送到目标细胞中。其技术核心在于,一方面继承病毒高效感染细胞的能力,保障基因递送效率;另一方面,通过分子生物学手段去除或失活病毒的致病性基因,并插入需求基因。如此“驯化病毒”的策略,不仅兼顾了治疗有效性,也极大降低了不良感染风险。
病毒载体按类型和用途可区分如下:
近年如AAV载体,在罕见遗传病与眼科疾病(如脊髓性肌萎缩、Leber遗传性视网膜病变)等治疗中大放异彩。慢病毒则是细胞和基因治疗(CGT)主力军,尤其表现于CAR-T药物。例如,复星凯特的“阿基仑赛注射液”与百济神州等企业的CAR-T项目广泛采用慢病毒对T细胞进行基因改造,使普通T细胞变身为精准“肿瘤杀手”。此外,国内团队也在探索利用病毒载体治疗罕见神经疾病、地中海贫血等,推动精准医疗快速进步。
病毒样颗粒
病毒样颗粒(VLP, Virus-Like Particle)代表了近年创新疫苗研发的方向。VLP通过基因工程表达,仅保留病毒外壳蛋白,不含任何遗传物质,自组装出形似病毒但无法感染复制的“空壳结构”。这种结构高效展示病毒抗原,可极大激活机体免疫反应,但又无感染风险,是“有形无实”的理想免疫工具。例如,全球首个基于VLP的HPV疫苗(如葛兰素史克Cervarix,默沙东Gardasil)已在宫颈癌预防中广泛应用,极大降低了相关癌症的发病率。
中国VLP疫苗研发正迎头赶上,如上海巴斯德研究所推出的针对EV71(手足口病)、新型冠状病毒等VLP平台疫苗进入临床。再如2023年北京科兴的VLP乙肝疫苗获批上市,显示该技术在疫苗行业的广泛应用。
随着纳米组装、多表位融合等新工艺的发展,VLP有望用于复杂病毒和肿瘤的新型免疫治疗。例如最新在开发的多价HPV纳米VLP疫苗,可一次预防多种型号病原,并实现肿瘤相关抗原的联合展示。
虽然病毒载体与VLP均展现出巨大治疗与防控潜力,但在临床前和应用阶段,依然要严控安全,包括载体遗传物插入宿主基因组可能带来的插入突变风险,以及罕见的免疫反应个体差异。只有建立标准化流程和长期随访机制,才能最大程度发挥其医学价值。
溶瘤病毒
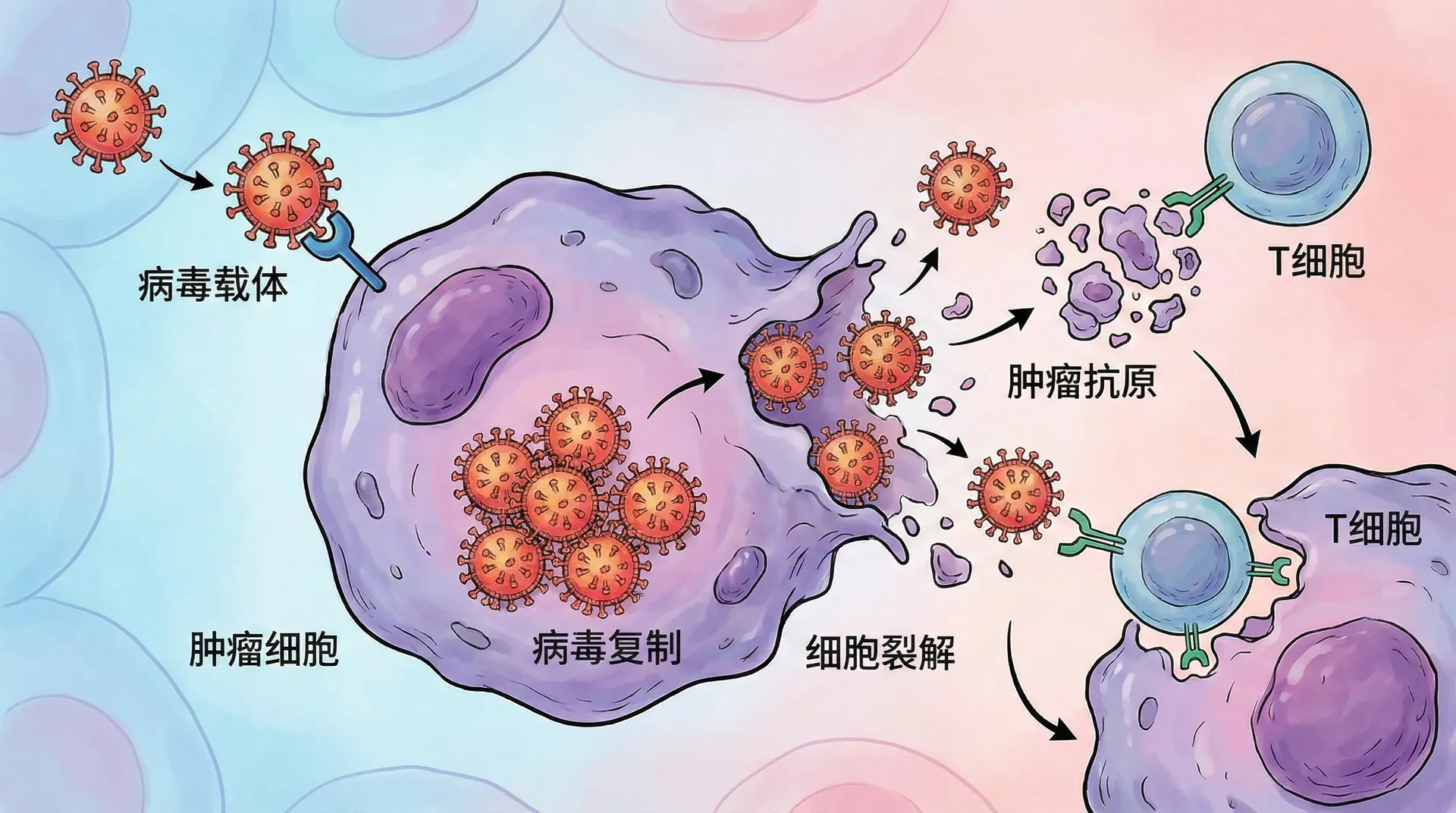
精准打击癌细胞的“生物导弹”
溶瘤病毒(Oncolytic Virus)是指经过基因工程修饰、能专一攻击并裂解肿瘤细胞、对正常细胞亲和力极低的特殊病毒,常被称为“生物导弹”或“特种兵”。肿瘤细胞因信号通路异常、逃避免疫与代谢重编程等漏洞,使其成为溶瘤病毒复制与裂解的优选靶点。相比传统疗法,溶瘤病毒不仅能直接杀伤肿瘤,还能诱发肿瘤抗原释放、调动宿主免疫系统做“二次围剿”,显著改善预后。
以2023年中国首款自主申报上市的溶瘤腺病毒(仁济医院领头团队)为例,该溶瘤病毒专为原发性肝癌设计,结合基因编辑与腺病毒载体,既有溶瘤效应,又增加了免疫调节基因,提升整体疗效。部分患者经该治疗后肿瘤体积明显缩小,生存率和生活质量得到实质性改善。国内首款HSV-1溶瘤病毒药物“溶瘤疱疹病毒注射液”也在多种实体瘤上进入临床。
多样化的病毒策略
现代溶瘤病毒的研发强调“多重精准”:不仅要突破肿瘤防线,还要调控副作用。实现手段包括:
- 转录靶向:病毒只在特定肿瘤启动子下表达关键蛋白
- 转导靶向:衣壳蛋白工程化,增强对肿瘤细胞选择性进入
- 翻译靶向:调控病毒蛋白翻译过程,限制非肿瘤组织表达
- 多基因装载:携带免疫调节基因、溶瘤增强基因,提升免疫效果
此外,溶瘤病毒越来越强调与其他疗法的协同。肿瘤免疫检查点抑制剂(PD-1/PD-L1)、小分子靶向药等共同应用,可实现“1+1>2”增效。例如2024年临床数据显示,溶瘤病毒与免疫治疗联合组肿瘤缓解率明显优于单药,并有新发病例长效完全缓解。这类复合疗法已成为国内外多中心研究热门,有望推动肿瘤精准治疗新范式。
噬菌体治疗
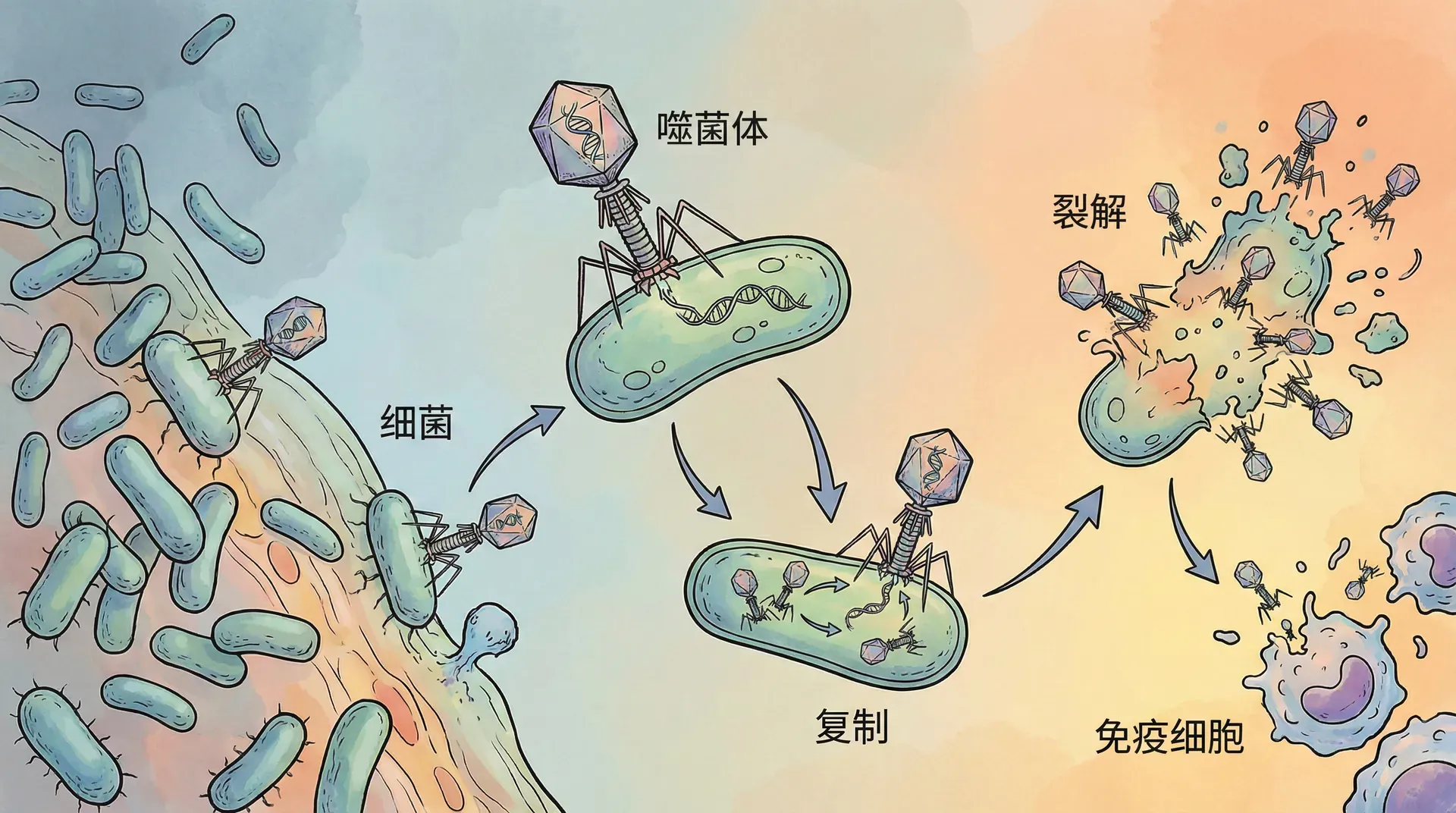
抗生素耐药
抗生素耐药性已成为威胁全球健康的巨大隐患。面对“超级细菌”愈发严峻的挑战,噬菌体(Phage)疗法再次走进大众视野。噬菌体是高度专一感染细菌的病毒,能精准识别、附着与裂解致病菌而对人体细胞绝对安全。在中国,首都医科大学附属北京友谊医院联合协和医院,2023年率先应用嵌合型噬菌体救治耐药肺炎克雷伯菌感染,为危重新冠合并细菌感染患者带来新生。
典型中外噬菌体治疗例子:
微生态平衡
噬菌体的最大优势在于特异性强——既可定制杀灭某一菌株,又保护其他有益微生物群落,维持人体微生态平衡,防止继发感染。现代分子工程还可改造噬菌体,提升其裂解效率或赋予其运载抗菌蛋白和切割耐药基因的能力。例如2024年华中科技大学同济医学院发布新型CRISPR-Phage平台,让噬菌体同携带CRISPR基因剪刀,直接剪除耐药基因,成为精准抗菌领域的前沿突破。
噬菌体还可与抗生素联用,打破耐药菌壁垒。研究显示,噬菌体+抗生素组合可有效减少耐药突变的发生概率,提升整体治疗成功率。噬菌体治疗不仅是“以毒攻毒、微以制微”的东方智慧结晶,更是现代精准医学进军微观世界的代表。借助病毒与细菌亿万年协同演化的博弈,探索人与微生物的共处—这正是抗药性危机下的创新之道。
国内愈来愈多科研单位正推进噬菌体标准化药物开发,如华中科技大学同济医学院持续攻关剂型、纯化与检测手段,为未来噬菌体疗法“真正落地”为患者服务加码。同时,相关行业指南不断完善,监管政策趋于严格与科学,让噬菌体治疗步入安全可控、可持续发展的新阶段。
发展前景与挑战
技术融合带来的新机遇
病毒生物技术已逐步走向“交叉集成、智能驱动”新阶段。人工智能(AI)在病毒载体结构设计、基因序列优化、潜在脱靶风险预测等方面,正发挥着越来越大的作用。纳米技术则让递送系统更加可控、更精准;合成生物学推动了全新病毒载体和人工噬菌体的创制。
目前,我国高校和企业正积极参与这场技术革命。例如,清华大学团队正开发基于AI算法的病毒载体智能设计平台,能够根据疾病类型、患者基因型等参数自动生成最优载体方案,极大提升了研发效率和成功率。未来,这些融合创新将加速个体化医疗、难治性疾病疗法甚至新型疫苗的开发速度。
监管与安全的平衡发展
快速技术进步必须以科学、规范、安全为前提。病毒生物技术产品涉及基因转导、活体递送、个体化治疗等多重风险,必须在伦理、安全性评估、质量可控等方面建立健全的监管体系。中国国家药品监督管理局(NMPA)正在不断完善相关法规和审评机制——既要为创新项目提供“绿色通道”,又要对产品质量和上市前的严格评估把关,防止潜在风险外溢。
病毒生物技术必须始终以患者安全为最高原则。无论是病毒载体基因治疗还是噬菌体活体应用,都需要全封闭的操作、严格的临床分层和长期的安全监测。唯有如此,这一创新领域才能真正造福人类,避免历史上曾出现的“技术失控”悲剧。
总结
病毒生物技术的发展历程,生动诠释了科学家“化敌为友、因势利导”的创新精神。从最早对病毒的恐惧、到洞察其分子机制,进而通过工程手段将其转化为治疗帮手,人类与病毒的关系正发生着不断积极演变。中国科研团队和企业不仅在核酸疫苗、基因载体、溶瘤病毒、噬菌体等领域取得重要突破,更积极参与国际前沿标准制定与多中心合作。
病毒生物技术还将在精准医疗、罕见病治疗、肿瘤免疫、新型疫苗等领域持续拓展,产生跨界融合的新兴模式。随着监管规范的完善和基础研究的不断深入,病毒有望真正从“疾病制造者”转变为“健康守护者”,成为人类医疗科技进步的重要里程碑。只有以科学、包容、创新和审慎的态度,才能让病毒生物技术造福更多患者,开启健康中国乃至世界医疗的新篇章。