人体的免疫
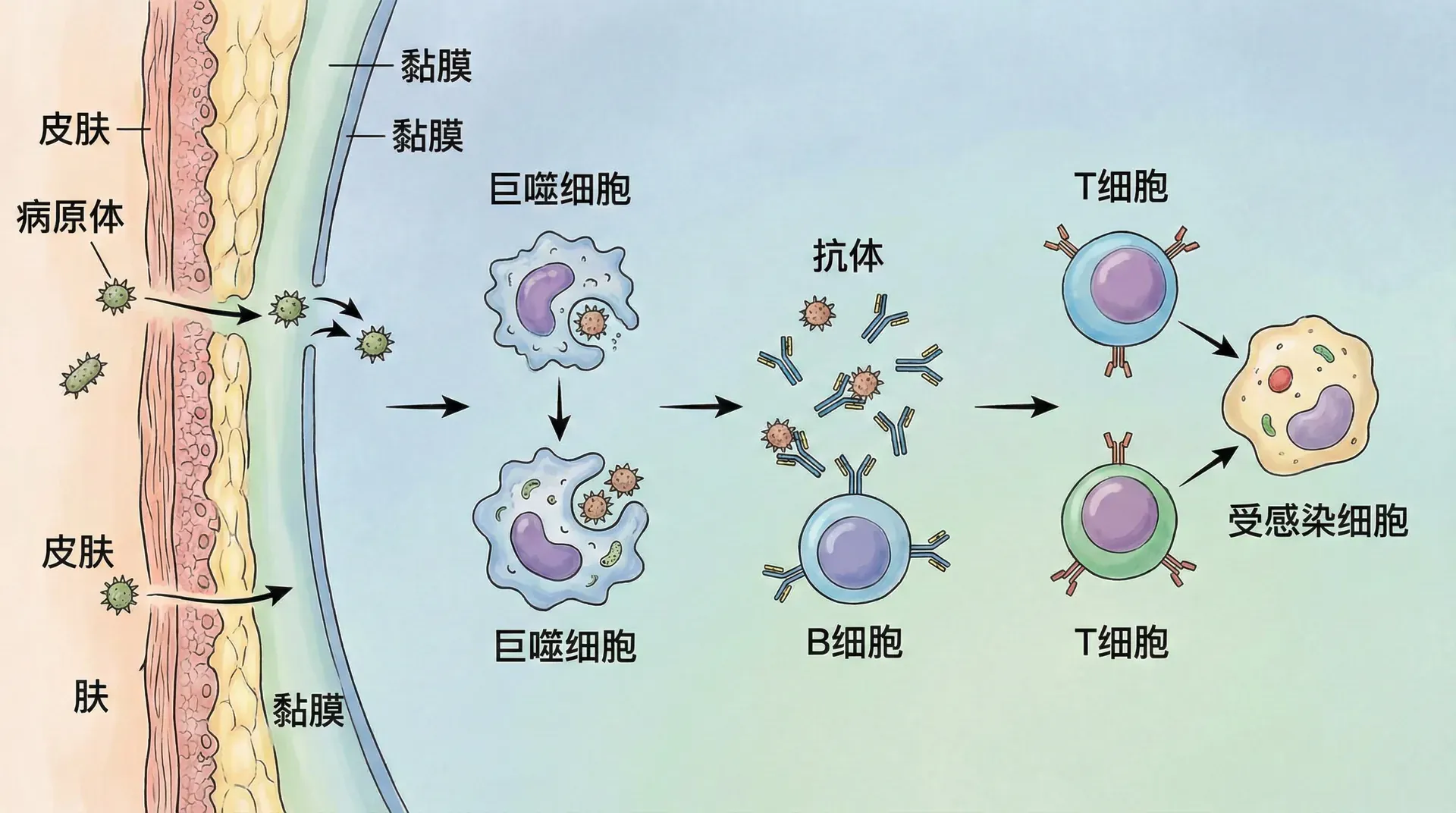
人体生活在一个充满微生物的环境中,每时每刻都可能面临病原体的侵袭。细菌、病毒、真菌等病原体无处不在,它们可能通过空气、食物、水、伤口等途径进入人体,引发疾病。那么,人体是如何抵御这些病原体的侵袭,保持健康的呢?
这就要依靠人体的免疫系统。免疫系统就像身体的“国防系统”,时刻守护着人体的健康。它能够识别和清除入侵的病原体,清除衰老、损伤的细胞,监视和消灭体内产生的异常细胞(如癌细胞)。免疫系统的功能正常,人体才能抵御各种疾病的侵袭;免疫系统功能异常,人体就容易生病,甚至可能引发严重的免疫性疾病。
例如,为什么有些人经常感冒,有些人却很少生病?为什么接种疫苗能够预防疾病?为什么器官移植后需要长期服用免疫抑制剂?为什么艾滋病如此可怕?这些都与免疫系统的功能密切相关。
人体的三道防线
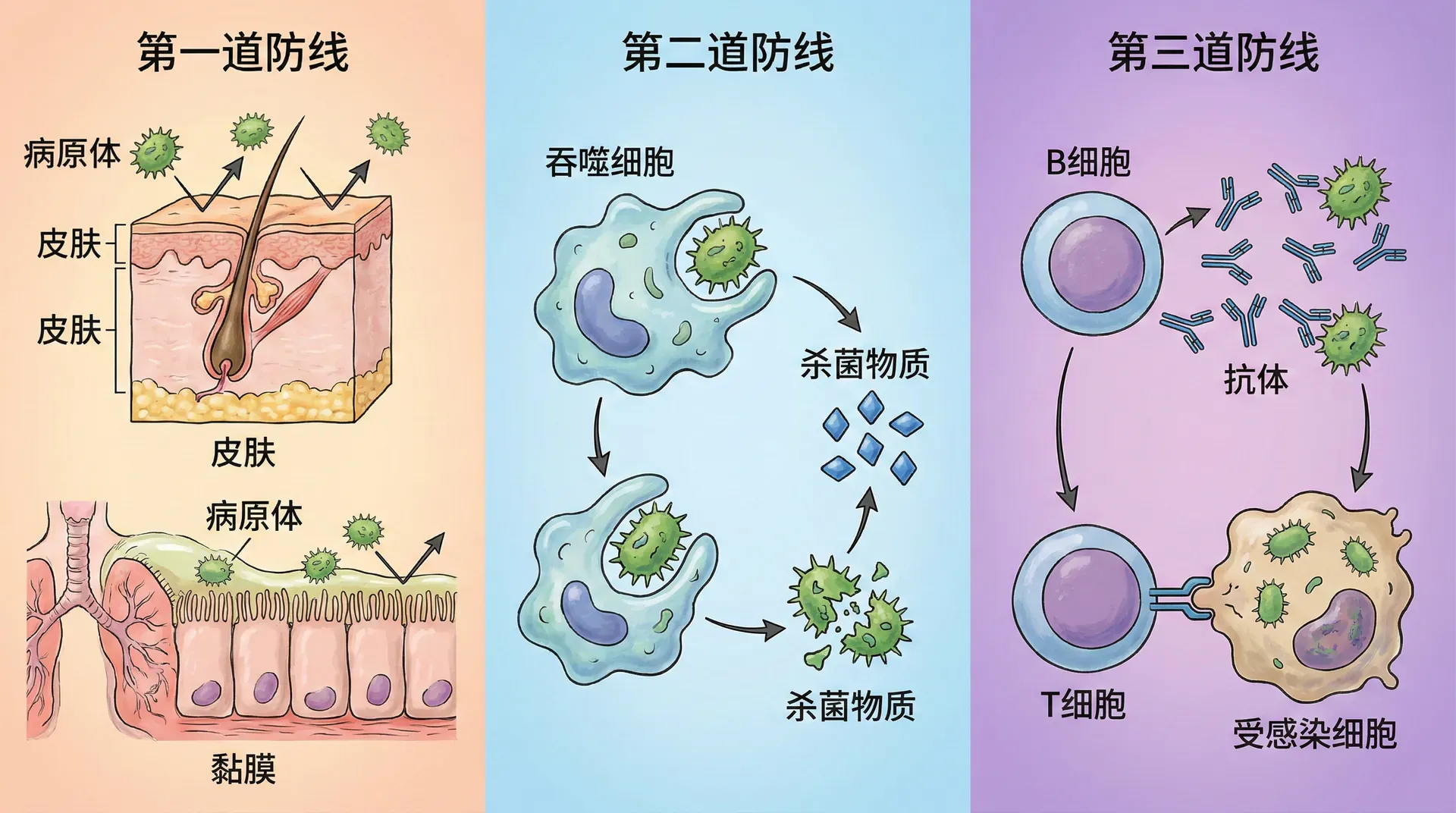
第一道防线:皮肤和黏膜
人体抵御病原体的第一道防线是皮肤和黏膜。皮肤覆盖在身体表面,是人体最大的器官,面积约1.5-2平方米。健康完整的皮肤能够阻挡绝大多数病原体的入侵。皮肤的表层由多层细胞组成,细胞之间紧密连接,病原体很难穿透。皮肤表面还分泌汗液和皮脂,其中含有的乳酸、脂肪酸等物质能够抑制细菌生长。
黏膜分布在消化道、呼吸道、泌尿生殖道等与外界相通的管道内壁。黏膜虽然比皮肤薄,但同样具有保护作用。呼吸道黏膜上有纤毛,能够摆动将异物和病原体推出体外。黏膜还能分泌黏液,粘住病原体,随黏液一起被排出。唾液、胃液、泪液等分泌物中含有溶菌酶等物质,能够溶解细菌。
这道防线的特点是不针对特定的病原体,对所有病原体都有阻挡作用,我们称之为非特异性免疫。但是,这道防线并非坚不可摧。当皮肤破损(如割伤、烧伤)或黏膜受损时,病原体就可能趁虚而入。这就是为什么伤口要及时清洗、消毒、包扎的原因。
第二道防线:体液中的杀菌物质和吞噬细胞
当病原体突破第一道防线进入人体内部后,就会遇到第二道防线——体液中的杀菌物质和吞噬细胞。
体液中含有多种杀菌物质,如溶菌酶、干扰素、补体等。溶菌酶能够破坏细菌的细胞壁,使细菌溶解死亡。干扰素由病毒感染的细胞产生,能够干扰病毒在细胞内的复制,保护周围未感染的细胞。2020年新冠疫情期间,干扰素作为一种治疗药物被广泛使用,就是利用了它的抗病毒作用。
吞噬细胞是人体重要的防御细胞,主要包括中性粒细胞和巨噬细胞。这些细胞能够“吞噬”入侵的病原体。当吞噬细胞遇到病原体时,会伸出伪足将病原体包围、吞入细胞内,然后用溶酶体中的酶将其消化分解。在前面血液循环系统的学习中,我们提到白细胞具有吞噬病菌的功能,其中的中性粒细胞就是吞噬细胞的一种。
当身体某处发生感染时,吞噬细胞会大量聚集到感染部位,与病原体“作战”。吞噬细胞和病原体的残骸,以及组织液混合在一起,就形成了脓液。化脓性伤口中的脓液,就是这场"战斗"的残留物。
第二道防线同样是非特异性免疫,对多种病原体都有作用。但它的作用也是有限的。如果病原体数量太多、毒力太强,或者人体抵抗力下降,第二道防线可能无法完全消灭病原体,这时就需要第三道防线发挥作用。
第三道防线:特异性免疫
第三道防线是特异性免疫,也叫适应性免疫或获得性免疫。这道防线是在人出生后,通过接触病原体或疫苗逐渐建立起来的,具有高度的特异性和记忆性。
特异性免疫的核心是淋巴细胞,主要包括T淋巴细胞(T细胞)和B淋巴细胞(B细胞)。这些细胞能够识别特定的病原体(或异物),并产生针对性的免疫反应。
人体的三道防线相互配合,构成了完整的免疫系统。前两道防线是先天就有的,是人体的基本防御;第三道防线是后天获得的,是人体的高级防御。三道防线协同作用,使人体能够抵御绝大多数病原体的侵袭。
特异性免疫
抗原和抗体
理解特异性免疫,首先需要明白“抗原”和“抗体”这两个基本概念。
抗原是指那些能够引起人体免疫系统产生特异性免疫反应的分子,多为蛋白质或多糖。例如,细菌、病毒及其外壳蛋白、花粉、异体器官细胞等都可能作为抗原进入人体。当抗原入侵时,会刺激淋巴细胞识别和反应。每种抗原都有独特的结构标记(即抗原决定簇),只有对应的淋巴细胞能精确识别,就像独一无二的“钥匙”能够打开专门的“锁”。
抗体则是由B淋巴细胞(或其分化形成的浆细胞)产生的一类蛋白质,也称为免疫球蛋白。抗体可以高效专一地与相应抗原结合,阻断其活性,或促进吞噬细胞消除抗原。简单来说,抗体就像“锁”,与特定的“钥匙”(抗原)精准配对。
体液免疫
体液免疫主要依靠B淋巴细胞介导,通过分泌抗体识别和清除体液(如血液、组织液)中的病原体。
这一过程解释了“打过疫苗后为什么人体能长时间保持对某些疾病的免疫力”。比方,有些人小时候感染过水痘病毒,即便成年后再次接触也极少发病,就是因为体内有足够的记忆B细胞,能迅速启动免疫反应。
体液免疫主要用于消灭游离于细胞外的微生物,比如细菌、部分病毒(尚未进入宿主细胞)和体液中的毒素。
细胞免疫
细胞免疫则以T淋巴细胞为主,并不通过分泌抗体直接清除抗原,而是直接攻击被感染的细胞或异常细胞。
其主要机制如下:
- 部分病原体(如病毒)进入细胞内部,或某些细胞发生癌变、异体器官移植时成为“靶细胞”。
- 吞噬细胞(巨噬细胞等)会将抗原片段呈递给T细胞,激活特异性的T淋巴细胞。
- 激活的T细胞分化成:
- 效应T细胞:直接杀伤被感染、癌变或移植的靶细胞。
- 记忆T细胞:长期存在体内,为下次遇到相同抗原时快速反应做准备。
例如,甲型肝炎病毒感染时,体液免疫负责清除血液中的病毒颗粒,而细胞免疫则直接摧毁已被病毒感染的肝细胞。
体液免疫和细胞免疫是免疫系统的“左右手”。两者并非孤立,而是在多种疾病防控中相辅相成。例如,肺结核感染时,抗体能协助吞噬细胞识别病原体,而效应T细胞则能进一步消灭已被感染的巨噬细胞,实现协同“防御+清除”作用。
特异性免疫具有两大显著特性:
- 特异性:每种抗体或T细胞仅识别对应的抗原/靶细胞,极具针对性;
- 记忆性:免疫系统能长期“记住”遇到的抗原,二次暴露时响应更快更强——这也是疫苗能长期预防疾病的根本原理。
免疫与健康
疫苗接种
疫苗接种是预防传染病最有效、最经济的方法。疫苗是用病原体制成的生物制品,通常是经过处理的、毒力减弱或灭活的病原体,或者是病原体的某些成分。
接种疫苗后,虽然病原体已经失去致病能力或毒力很弱,但仍然保留了抗原性,能够刺激人体产生特异性免疫反应,产生抗体和记忆细胞。这样,当真正的病原体入侵时,人体能够迅速产生免疫反应,消灭病原体,从而预防疾病的发生。
我国实行计划免疫政策,儿童从出生开始就要按程序接种多种疫苗,如卡介苗(预防结核病)、脊髓灰质炎疫苗、百白破疫苗(预防百日咳、白喉、破伤风)、麻疹疫苗、乙肝疫苗等。这些疫苗的接种大大降低了相应传染病的发病率。
2020年新冠疫情暴发后,全球科学家加紧研发新冠疫苗。中国于2020年12月开始大规模接种新冠疫苗,截至2021年底,全国累计接种超过28亿剂次,构筑了强大的免疫屏障,为疫情防控作出了重要贡献。这充分说明了疫苗接种在预防传染病中的关键作用。
接种疫苗不仅保护自己,也保护他人。当人群中大多数人都接种疫苗,形成免疫屏障后,即使有少数人没有接种,也会受到保护,因为病原体很难在人群中传播。这叫做群体免疫。
过敏反应
过敏反应是免疫系统异常的一种表现,是人体对某些抗原(称为过敏原)产生的过度免疫反应。
常见的过敏原包括花粉、尘螨、某些食物(如鱼虾、牛奶、鸡蛋、坚果等)、药物(如青霉素)、动物皮毛等。当过敏体质的人接触过敏原后,免疫系统会产生过度反应,释放大量组胺等物质,引起皮肤红肿、瘙痒、呼吸困难、腹泻等症状。轻度过敏可能只是皮肤起疹子、打喷嚏,严重过敏可能导致过敏性休克,危及生命。
例如,一名9岁男孩因食用含有花生成分的食物,引发严重过敏反应,虽经抢救仍不幸去世。这个悲剧提醒我们,过敏反应不容小觑,过敏体质的人要特别小心,避免接触已知的过敏原。
预防过敏反应的关键是找出过敏原并避免接触。如果怀疑自己有过敏体质,可以到医院进行过敏原检测。一旦发生过敏反应,轻度的可以服用抗过敏药物(如抗组胺药),严重的要立即就医。
免疫缺陷
免疫缺陷是指免疫系统功能低下或缺失,使人体更容易受到病原体的侵害,从而感染各种疾病。根据发病原因,可分为先天性免疫缺陷和后天性免疫缺陷两大类:
以艾滋病(AIDS) 为例,AIDS是由人类免疫缺陷病毒(HIV)引起的。HIV病毒“专攻”人体的T淋巴细胞,尤其是“指挥官”——辅助性T细胞(CD4+ T细胞)。当这些细胞被病毒大量破坏,人体的免疫功能会逐渐丧失,最终难以抵御常见病原体——甚至普通的感冒病毒都可能危及生命。
HIV传播途径:
日常生活中,握手、拥抱、共用餐具等不会传播HIV。抗病毒治疗虽不能治愈艾滋病,但能够有效控制病毒,显著延长患者寿命。例如,有患者经规范治疗后可长期保持健康生活。
艾滋病预防措施包括:
- 不吸毒,不共用针具
- 坚持安全性行为,正确使用安全套
- 不接受未经检测的血液和血制品
- HIV阳性孕妇应在医生指导下采取母婴阻断措施
尊重和关爱HIV感染者及艾滋病患者,消除歧视,是社会文明进步的表现。歧视不仅无助于疾病防控,还可能加重患者心理和生理的双重负担。
自身免疫病和免疫排斥
通常情况下,免疫系统能区分“自我”和“非我”,只攻击病原体等“外来者”,而不会攻击自身细胞。但在某些情况下,免疫系统出现识别错误,把自身的组织细胞也误认为“异己”,进而发动攻击,这就产生了自身免疫病。
常见的自身免疫病如下:
这些疾病发病机制复杂,往往需要长期、甚至终身使用免疫抑制剂治疗。免疫抑制剂可有效减轻症状、防止并发症,但用药期间患者抵抗力下降,需注意防止感染。
免疫排斥是器官移植中常见的问题。当把别人的器官(如肾脏、肝脏、心脏)移植入体时,患者自身的免疫系统会将外来器官视为“敌人”,并试图将其“清除”,这就是排斥反应。为减轻这种反应,移植患者通常需要长期服用免疫抑制药物。例如,一位肾移植患者在手术后服用免疫抑制剂,不仅降低了移植物被“攻击”的风险,但若用药过量,也可能出现感染如肺炎,需在医生指导下合理管理用药。
此外,骨髓或造血干细胞移植时,有时会发生移植物抗宿主病(GVHD)。这与普通排斥反应不同,是移植来的免疫细胞“反过来”攻击受者的正常组织,表现为皮疹、腹泻、肝功能异常等,需及时处理。
这些相关问题体现了免疫系统功能失调时的不同表现:有的太弱(免疫缺陷),有的太强或识别错误(自身免疫病、免疫排斥),都需要科学防治。
传染病及其预防
传染病的特点
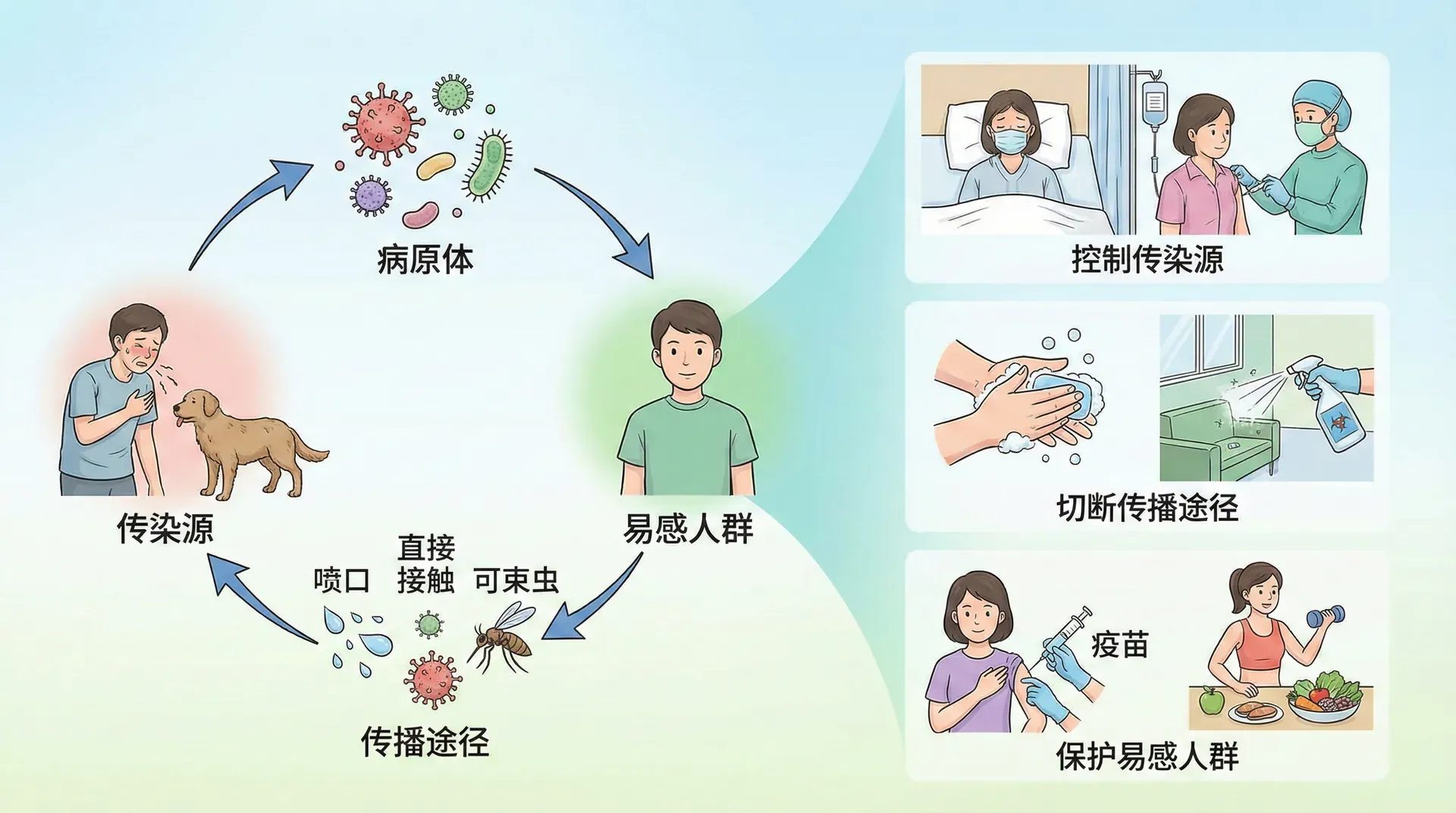
传染病是由病原体引起的、能在人与人之间或人与动物之间传播的疾病。传染病具有传染性和流行性的特点。
传染病的流行需要三个基本环节:传染源、传播途径和易感人群。
传染病的预防
预防传染病的关键是切断传染病流行的三个环节。
控制传染源:发现传染病患者要及时报告、隔离治疗,防止病原体传播。对病原体携带者要进行管理和治疗。对患传染病的动物要扑杀或隔离。
切断传播途径:保持环境卫生,消灭传播疾病的媒介生物(如蚊、蝇、鼠等)。饮用清洁水,不吃不洁食物。保持室内通风,勤洗手,咳嗽、打喷嚏时遮掩口鼻。
保护易感人群:接种疫苗是保护易感人群最有效的方法。此外,要加强体育锻炼,增强体质;保证营养,提高抵抗力;养成良好的卫生习惯。
让我们看一下我国主要传染病的发病情况:
从表格可以看出,通过疫苗接种、改善卫生条件、加强传染病管理,一些传染病的发病率得到了有效控制。但新的传染病仍在不断出现,如2020年的新冠肺炎,提醒我们传染病防控工作永远不能放松。
2020年新冠肺炎疫情期间,中国采取了严格的防控措施:早发现、早报告、早隔离、早治疗;普及戴口罩、勤洗手、保持社交距离;大规模核酸检测,追踪密切接触者;加快疫苗研发和接种。这些措施有效控制了疫情传播,充分体现了传染病预防“控制传染源、切断传播途径、保护易感人群”的原则。
预防传染病,人人有责。养成良好的卫生习惯,按时接种疫苗,发现传染病及时就医和报告,不仅保护自己,也保护他人。
本节练习
第一题:下表列出了人体免疫的三道防线,请根据表格回答问题。
(1)为什么说皮肤是人体的第一道防线?如果皮肤破损会有什么后果?
(2)吞噬细胞是如何清除病原体的?这属于哪种免疫?
(3)第三道防线与前两道防线最重要的区别是什么?
(4)如果一个人的淋巴细胞被病毒破坏(如艾滋病),会出现什么后果?
答案:
(1)皮肤是第一道防线,因为健康完整的皮肤能阻挡大多数病原体进入体内,并且皮肤表面的分泌物还能抑制细菌生长。如果皮肤破损,病原体可能趁机进入,引发感染。
(2)吞噬细胞能识别并吞噬入侵的病原体,然后用溶酶体将它们分解,这属于非特异性免疫。吞噬细胞对不同病原体都能起作用,是人体先天的防御手段。
(3)第三道防线(特异性免疫)和前两道防线最大区别在于:它有专一性和记忆性,能针对特定病原体并在再次遇到时更快更强地反应,而前两道防线没有。
(4)如果淋巴细胞被病毒破坏(如艾滋病),人体的特异性免疫功能会严重下降,容易感染各种疾病甚至发生肿瘤,治疗难度也会大大增加,威胁生命健康。
第二题:小华从未得过水痘,班上有同学得了水痘后,小华也被传染了。请用免疫学知识解释:
(1)小华第一次感染水痘病毒后,身体是如何产生免疫反应的?
(2)为什么得过一次水痘后,通常不会再得第二次?
(3)接种水痘疫苗能预防水痘,其原理是什么?
(4)为什么有些传染病(如流感)得过一次还会再得?
答案: (1)小华第一次感染水痘病毒时,首先非特异性免疫(如吞噬细胞、干扰素)会对病毒进行初步防御,但不能完全清除。几天后,特异性免疫启动,B淋巴细胞产生特异性抗体,中和水痘病毒;T淋巴细胞能杀死被感染的细胞。大约一到两周后,病毒被清除,体内还会留下记忆细胞。
(2)得过一次水痘后通常不会再得,是因为体内形成了针对水痘病毒的记忆细胞。下次遇到相同病毒时,免疫系统能很快做出强烈反应,病毒还没大量繁殖就被清除,所以一般不会再发病。
(3)水痘疫苗能预防水痘,因为疫苗含有减毒病毒,能激活人体免疫系统,产生抗体和记忆细胞,让身体提前“认识”病毒。这样真正接触水痘病毒时,能迅速应对并消灭病毒,起到预防作用。
(4)有些传染病(如流感)得过还会再得,主要因为病原体容易变异(比如流感病毒每年都变),变异后的病毒身体识别不了,或者有些疾病由多种病毒引起,对不同病毒没有通用免疫。因此,某些病可以反复感染。
知识点:了解免疫反应的基本过程、免疫记忆、疫苗的作用,以及病原体变异带来的重复感染。
第三题:2020年新冠肺炎疫情期间,我国采取了多种防控措施。下表列出了部分措施及其作用:
请根据表格和传染病预防知识回答:
(1)传染病流行的三个基本环节是什么?如何切断这些环节?
(2)为什么说接种疫苗是保护易感人群最有效的措施?
(3)有人说"我身体好,不需要接种疫苗",这种想法对吗?为什么?
(4)新冠疫情的防控为什么要采取综合措施,而不是只采取一种措施?
答案: (1)传染病流行的三个基本环节是:传染源、传播途径和易感人群。想要切断这三个环节,可以:
- 控制传染源,如及早发现、隔离和治疗患者,阻止病毒扩散;
- 切断传播途径,比如戴口罩、勤洗手、保持距离,减少飞沫或接触传播;
- 保护易感人群,通过接种疫苗提高免疫力,使其不容易感染。
(2)接种疫苗是保护易感人群最有效的方法,因为它能让人体提前产生抵抗某种病原体的抗体和免疫记忆,真正遇到病毒时能快速清除,大大降低发病和传播风险。疫苗不仅能保护个人,还能形成群体免疫。
(3)“我身体好,不需要接种疫苗”这种想法不正确。因为身体好并不等于对所有传染病都有免疫力。疫苗能帮助身体建立特异性免疫力,不容易感染,也能减少传播给他人,为社会中的老人和体弱者提供保护。只有大家都积极接种,公共卫生才能得到保障。
(4)新冠疫情防控需要采取多种措施的原因是,单一措施通常只能控制流行的一个环节,而不同的措施能够互相补充。比如即使接种了疫苗,仍然可能感染,戴口罩和隔离等其它措施还能减少传播。只有多措并举,才能最大程度地控制疫情。
知识点:理解传染病的流行环节,掌握常见预防措施,明白疫苗和群体免疫的重要性,以及综合防控的必要性。
第四题:下表是某医院对5名患者的免疫功能检测结果:
请分析各患者可能的免疫问题:
(1)患者乙可能患什么病?为什么T淋巴细胞降低会导致反复感染?
(2)患者丙的免疫系统有什么问题?会对哪类病原体的抵抗力特别弱?
(3)患者丁属于哪种免疫异常?可能患什么类型的疾病?
(4)患者戊属于什么情况?应如何处理?
答案: (1)患者乙可能患艾滋病(AIDS)或其他导致T淋巴细胞缺陷的疾病。
T淋巴细胞降低导致反复感染的原因:
第一,细胞免疫功能丧失。T淋巴细胞作为细胞免疫的核心,其数量严重减少后,清除病毒、真菌和胞内细菌的能力显著下降,患者极易发生多种感染,且难以治愈。
第二,体液免疫也受损。虽然患者乙的B淋巴细胞数量正常,但B细胞需要T细胞的辅助才能产生有效抗体,T细胞缺乏会导致抗体生成减少,因此体液免疫功能也受影响。
(2)患者丙的免疫系统存在B淋巴细胞数量和抗体水平降低的问题,即体液免疫功能严重缺陷。B淋巴细胞主要负责产生抗体,抵抗细菌感染。抗体水平严重降低,使得患者难以清除外来的细菌等病原体,因此反复发生细菌感染,对细菌的抵抗力特别弱。
(3)患者丁表现为T、B淋巴细胞数量和抗体水平均升高,且抗体为自身抗体,临床出现关节疼痛、皮肤红斑,提示属于自身免疫病(免疫系统功能异常导致攻击自身组织),常见疾病如系统性红斑狼疮、类风湿性关节炎等。
(4)患者戊的抗体IgE升高,接触花粉后出现皮肤瘙痒、呼吸困难,属于I型变态反应(即过敏反应,例如花粉过敏)。处理方法:避免接触过敏原(如花粉),严重时可遵医嘱使用抗组胺药或糖皮质激素等药物缓解症状,如果发生严重过敏反应(如过敏性休克),需及时急救处理。